Tot el que necessita saber sobre la Fecundació in Vitro
A Dexeus Dona disposem d'un laboratori de Fecundació In Vitro propi que ens permet avançar en la investigació de noves tècniques i aplicar-les amb una estricta coordinació en els processos realitzats pel nostre personal facultatiu. D'aquesta manera, garantim l'excel·lència necessària en aquest tipus de tractaments per aconseguir altes taxes d'èxit.
La taxa mitjana d'embaràs després de Fecundació In Vitro és aproximadament d'un 40% de les parelles sotmeses a tractament.
En el següent vídeo, els nostres propis especialistes: ginecòlegs, biòlegs, tècnics de laboratori… expliquen el procés de Fecundació In Vitro. La convidem a descobrir-ho.
Introducció
La taxa mitjana d’embaràs després de la fecundació in vitro és aproximadament d’un 40% de les parelles sotmeses a tractament.
Les condicions particulars de cada parella, el factor que origina l’esterilitat, així com l’edat, poden influir en l’augment o la disminució de la probabilitat d’embaràs.
La fecundació in vitro (FIV) és una tècnica de reproducció assistida que consisteix a extreure els òvuls d’una pacient que prèviament ha estat estimulada amb una teràpia hormonal i posar-los en contacte amb els espermatozous al laboratori (inseminació), posar en contacte un o més oòcits d’una dona amb els espermatozous de la seva parella al laboratori.
D’aquesta manera, es pretén afavorir la fecundació quan de manera natural existeix algun problema que la dificulta. Una vegada els oòcits són fecundats, l’embrió o els embrions resultants s’avaluen i es transfereixen a l’úter. La quantitat transferida és variable i depèn de diferents paràmetres considerats. El màxim permès legalment és tres.
La fecundació in vitro es diferencia de la fecundació in vivo en el fet que la unió dels gàmetes té lloc al laboratori, fora del cos de la dona.
Indicacions
Aquesta tècnica s’aconsella com a tractament per a parelles amb tipus diferents d’esterilitat, ja sigui d’origen femení o masculí.
En un principi es va utilitzar només en dones amb les trompes de Fal·lopi obstruïdes (factor tubari). Actualment s’aplica en tots els casos en què l’esterilitat prové de problemes relacionats amb la fecundació o amb les primeres etapes de la reproducció i en casos d’esterilitat sense diagnòstic.
Indicacions de la fecundació in vitro:
- Obstrucció de les trompes de Fal·lopi
- Factor masculí
- Factor ovulatori
- Endometriosi
- Factor cervical
- Factor immunològic
- Esterilitat sense diagnòstic
Tècnica
La dona se sotmet a un tractament d’estimulació ovàrica que es controla mitjançant ecografies i anàlisis hormonals.
En el moment de l’ovulació, s’efectua la punció fol·licular per extreure els òvuls, que s’inseminen posteriorment al laboratori amb espermatozous obtinguts a partir d’una mostra de semen de la parella.
Els embrions aconseguits es transfereixen a l’interior de l’úter de la dona (màxim tres). La transferència embrionària s’acostuma a efectuar el segon dia després de la fecundació, encara que en alguns casos el període de cultiu in vitro es prolonga fins a l’estat de blastocist, que s’aconsegueix als 5-7 dies.
La fecundació in vitro es produeix aproximadament en un 70% dels òvuls inseminats. Gràcies a les tècniques de microinjecció espermàtica (ICSI) s’aconsegueixen taxes de fecundació similars fins i tot en pacients amb alteracions seminals severes.
La congelació d’embrions permet preservar els embrions que no es transfereixen en el cicle de FIV i que evolucionen favorablement, per poder utilitzar-los en criotransferències posteriors.
Estimulació de l’ovulació i monitorització
La medicació que s’administra en aquest procés serveix per estimular el funcionament ovàric i obtenir el màxim nombre d’oòcits possible.
S’ha demostrat que el percentatge d’embaràs en un cicle de FIV s’incrementa en funció del nombre d’oòcits recuperats, sempre que no se superi una xifra determinada a partir de la qual s’incrementa el nombre d’anomalies oocitàries (aneuploïdies).
Els oòcits es desenvolupen a l’interior dels fol·licles, que són unes petites bosses o quists plens de líquid que es formen als ovaris.
Durant el tractament, el nombre de fol·licles desenvolupats, així com la mida, es mesuren diàriament per ultrasons, mitjançant una ecografia transvaginal. Les ecografies no permeten visualitzar els oòcits, ja que són de mida microscòpica.
Els fol·licles produeixen una hormona anomenada estradiol, que augmenta a mesura que creixen.
La valoració de la producció d’estradiol s’efectua periòdicament mitjançant l’anàlisi de sang. És important disposar del resultat el mateix dia per valorar la resposta a l’estimulació.
Segons les ecografies i les anàlisis hormonals practicades, es decideix la dosi del tractament, que pot variar d’un dia per l’altre en funció dels resultats. L’estradiol augmenta gradualment tots els dies fins al moment de l’extracció dels oòcits. No existeix un valor constant d’estradiol sinó que, contràriament, presenta variacions considerables en cada dona.
Gràcies als controls ecogràfics i hormonals diaris és possible valorar el desenvolupament fol·licular i determinar el moment més adequat per efectuar l’extracció dels oòcits.
En determinats casos i, d’acord amb el tractament indicat, també es poden dur a terme anàlisis seriades d’orina. Aquestes anàlisis serveixen per determinar el valor de l’hormona LH, que és la responsable de l’ovulació. En cas que es detecti un augment d’LH, fet que indicaria l’inici d’una ovulació espontània, es decideix si s’ha de cancel·lar el cicle o modificar el pla establert.
Cancelació d'un cicle FIV
Un 12% dels cicles de FIV es cancel•len per diversos motius relacionats amb una mala resposta a l’estimulació.
Entre els més freqüents hi ha:
- L’escassa aparició de fol·licles (baixa resposta).
- Els nivells hormonals baixos o amb irregularitats que indiquen que els oòcits que s’obtindran no seran de bona qualitat.
- Una ovulació avançada que no permet determinar amb precisió l’hora adequada per extreure els oòcits.
En la majoria dels casos, l’administració d’un nou tractament o la modificació del que ja s’ha emprat, permet intentar un nou cicle de FIV després d’un període de descans d’uns mesos.
S’ha demostrat que les parelles que presenten més adaptació social, familiar i emocional, són les que tindran més probabilitat de concepció i de satisfacció amb el tractament.
És per aquesta raó que al nostre Servei de Medicina de la Reproducció s’està duent a terme un programa de medicina psicosomàtica, en què es facilita ajuda a les parelles per afrontar millor la problemàtica de l’esterilitat i el seu tractament.
Punció fol·licular
La punció fol·licular s’ha de dur a terme just abans que es produeixi l’ovulació.
Per poder planificar la punció fol·licular, s’indueix artificialment l’ovulació mitjançant l’administració d’HCG, aproximadament 36 hores abans del temps previst per a la punció. L’ingrés al centre se sol fer el mateix dia, 1-2 hores abans de l’extracció dels oòcits, i és necessari portar els resultats de l’estudi preoperatori i la revisió preanestèsica.
La recuperació d’oòcits es fa mitjançant una punció transvaginal ecoguiada.
- Els fol·licles es localitzen per ecografia, com als controls anteriors, i se’ls fa una punció a través del fons de la vagina.
- Mitjançant un sistema d’aspiració, es recull el líquid fol·licular on es troba immers l’oòcit.
- Immediatament es procedeix a identificar-lo i valorar-lo al laboratori de FIV.
La punció fol·licular la du a terme un dels metges de l’equip de FIV. Es practica al quiròfan i és indispensable una revisió preanestèsica completa en què, segons cada cas, es decidirà el tipus anestèsic més adequat (generalment una sedació). Els líquids fol·liculars obtinguts durant la punció fol·licular són transportats immediatament al laboratori de fecundació in vitro.
L’embriòleg o embriòloga observa i valora cadascun dels oòcits i les cèl·lules fol·liculars que l’envolten i els classifica segons l’estat de maduració. Posteriorment, els distribueix en plaques de cultiu apropiades que es mantindran a 37º de temperatura i condicions d’humitat i gasificació adequades fins al moment de la inseminació.
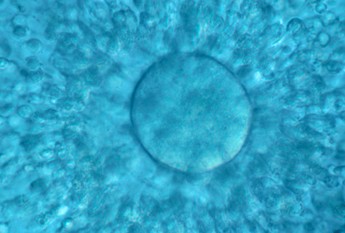
Oòcit madur
Si algun dels oòcits obtinguts no presenta el grau de maduresa suficient, el temps de cultiu serà més llarg i la inseminació es farà després de les 6 hores de la recuperació o el dia següent, si es considera oportú. Hi ha oòcits molt immadurs o degenerats que no compleixen les condicions per ser inseminats i que, per tant, es descarten.
El nombre d’oòcits que s’obtenen per cicle és molt variable segons cada dona. Com a xifra mitjana s’obtenen 8-10 oòcits madurs per cicle. És important recordar que el nombre d’oòcits obtinguts pot ser diferent del nombre de fol·licles observats durant els controls ecogràfics diaris.
El dia següent de la punció fol·licular s’informa del nombre d’embrions obtinguts (taxa de fecundació) i es concreta el dia i hora de la transferència.
Impossibilitat d’obtenir oòcits
La impossibilitat d’obtenir oòcits és excepcional, però pot passar que els fol·licles no siguin accessibles, o que la qualitat o el grau de maduresa dels oòcits no siguin els adequats. Si això succeís, s’analitzarà el cas i s’establiran plans per al futur a fi d’evitar que es repeteixi aquesta situació. Abans d’iniciar un nou cicle d’estimulació és aconsellable deixar transcórrer uns mesos sense cap tipus de tractament.
Mostra de semen
La punció fol·licular s'ha de dur a terme just abans que es produeixi l'ovulació.
El dia previ a l’extracció dels oòcits, el ginecòleg o ginecòloga explica a la parella els detalls de la recuperació del semen i indica com, quan i on lliurar la mostra.
La mostra de semen que s’utilitza per a la inseminació dels oòcits s’obté el dia de la punció fol·licular. Només en ocasions especials, aquell mateix dia se sol·licitarà més d’una mostra de semen a fi de seleccionar millor els espermatozous. Quan per motius excepcionals es prevegi que l'home no podrà obtenir la mostra de semen el dia de la inseminació, és aconsellable comentar-ho amb el ginecòleg o ginecòloga per valorar la possibilitat de congelar una mostra de semen prèviament al cicle de FIV.
El procés de congelació i descongelació pot afectar la viabilitat d'alguns espermatozous. Per aquesta raó, no és aconsellable la criopreservació de mostres de semen que presentin una oligoastenozoospèrmia severa. La congelació s’ha d’efectuar com a mínim entre 3 i 5 dies abans de l’extracció dels oòcits, amb profilaxi antibiòtica prèvia per evitar una possible contaminació de la mostra.
Les normes per a la recollida de la mostra són les següents:
- Abstinència sexual els 3-5 dies anteriors a la recollida de la mostra.
- Profilaxi antibiòtica per evitar una possible contaminació de la mostra.
- El semen s’ha d’obtenir per masturbació, sota les mesures d’higiene adequades.
- La mostra de semen s’ha d'entregar en un recipient estèril de boca ampla que prèviament se us lliurarà o que podeu adquirir en una farmàcia (com els d’anàlisis d’orina), identificat degudament amb el nom, dies d’abstinència i hora de l’obtenció.
- És important recollir tota l’ejaculació sense que es perdi semen.
- La mostra es pot recollir al mateix centre, ja que disposa de sales d’obtenció específicament habilitades per a aquesta funció. En cas de recollir la mostra fora del centre, és important lliurar-la al Laboratori d’Andrologia en un termini màxim d’una hora.
- En el moment del lliurament de la mostra cal que notifiqueu qualsevol medicació que estigueu prenent o si heu patit algun procés febril
Un cop al laboratori, la mostra es processa per seleccionar els espermatozous de més mobilitat. Els espermatozous presents en una mostra de semen no tenen capacitat per fecundar l’oòcit per ells mateixos. El conjunt de canvis fisiològics que experimenten els espermatozous abans d'adquirir capacitat fecundant rep el nom de CAPACITACIÓ.
In vivo, la capacitació espermàtica té lloc al tracte reproductor de la dona. In vitro, el procés es pot efectuar al laboratori utilitzant tècniques de rentat seminal i gradients de densitat.
El processament del semen al laboratori abans de la inseminació dels oòcits té dos objectius principals:
- Rentat seminal: eliminar el plasma seminal, els espermatozous immòbils, els espermatozous de baixa mobilitat i altres cèl•lules no espermàtiques.
- Gradient de densitat: seleccionar els espermatozous amb més mobilitat.
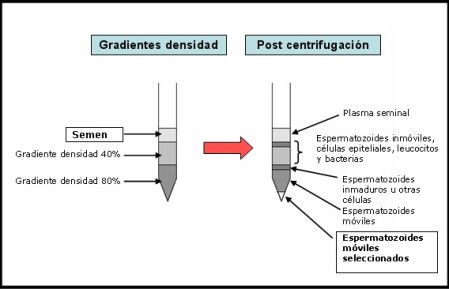
És important destacar que la concentració i mobilitat dels espermatozous obtinguts al final del processament depèn de la qualitat inicial de la mostra.
Banc de semen
Les mostres de semen de donant del Servei de Medicina de la Reproducció de Salut de la Dona Dexeus procedeixen de bancs externs acreditats amb els quals s’ha establert un conveni de col·laboració.
Els candidats a donants de semen se sotmeten a un examen rigorós a fi d’evitar la possible transmissió de malalties a la descendència. Aquest examen inclou, a més de l’estudi de semen (seminograma), un estudi genètic (cariotip) i un estudi de malalties infeccioses (hepatitis, sífilis, sida, etc.).
La selecció dels donants de semen es du a terme d’acord amb les característiques fenotípiques i immunològiques de les dones receptores (grup sanguini i Rh, pes, talla, color d’ulls, cabell, etc.).
Les dades del donant i de la dona receptora es mantenen custodiades al centre en estricte anonimat.
Microaspiració espermàtica / Biòpsia testicular
En els casos d’azoospèrmia (obstructiva o secretora) en què no es troben espermatozous a l’ejaculació però es manté la producció d’espermatozous al testicle, és possible extreure’ls mitjançant una senzilla intervenció quirúrgica.
El mateix dia de la punció fol·licular, l’andròleg o andròloga practica al quiròfan, amb anestèsia local, una aspiració espermàtica percutània del testicle (TESA) o, si fos necessari, una biòpsia testicular (TESE). El fluid o teixit obtingut es diposita en un tub amb el medi de rentat apropiat i es transporta immediatament al laboratori de FIV, on l’embriòleg o embriòloga recupera els espermatozous existents a la mostra.
És possible que la mostra que s’aconsegueix després d’una aspiració espermàtica o biòpsia testicular no contingui espermatozous aptes per a la fecundació.
Inseminació dels oòcits
La taxa de fecundació dels oòcits és aproximadament del 65-70%, independentment de la tècnica d’inseminació utilitzada.
La inseminació dels oòcits té lloc entre 4-6 hores després de la seva recuperació.
Hi ha dues tècniques:
- inseminació convencional (FIV)
- Microinjecció espermàtica (ICSI)
Inseminació convencional (FIV)
Per dur a terme la inseminació convencional, és necessari ajustar la concentració d’espermatozous mòbils obtinguda després de la preparació del semen a uns 100.000 per oòcit. La tècnica consisteix a dipositar els espermatozous a la placa de cultiu juntament amb els oòcits madurs. Les plaques degudament identificades es mantenen a 37º de temperatura i condicions d’humitat i gasificació apropiades fins al dia següent; moment en què l’embriòleg o embriòloga controla si s’ha produït o no la fecundació.
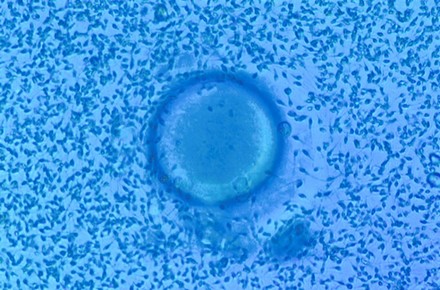
Oòcit inseminat mitjançant FIV convencional
Microinjecció espermàtica (ICSI)
Aquesta tècnica consisteix en la injecció d’un únic espermatozou a l’interior de cada oòcit.
La ICSI està indicada en casos de factor masculí que la FIV convencional no pot resoldre. La seva aplicació està determinada pel ginecòleg, andròleg o embriòleg, segons les característiques seminals. També està indicada en casos d’esterilitat sense diagnòstic o en fallades anteriors de fecundació.
Entre 2-4 hores després de la recuperació dels oòcits, l’embriòleg o embriòloga elimina les cèl•lules fol•liculars que envolten els oòcits, fet que permet observar-los més detalladament. Els oòcits es classifiquen segons el grau de maduració i es guarden en plaques de cultiu dins de la incubadora. Únicament es microinjecten els oòcits madurs.
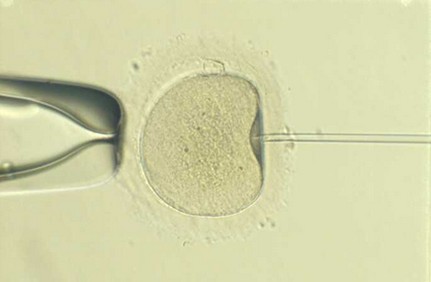
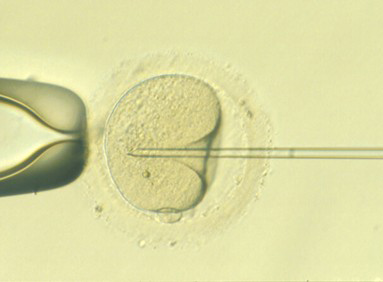
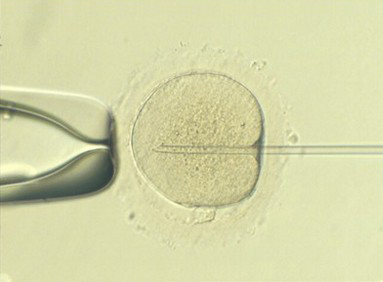
Microinjecció espermàtica (ICSI)
Valoració de la fecundació
Un cop transcorregudes 18-20 hores després de la inseminació, l’embriòleg o embriòloga observa al microscopi els oòcits per verificar si s’ha produït o no la fecundació. La presència de dos pronuclis a l’interior de l’oòcit i dos corpuscles polars a l’espai perivitel·lí indica una fecundació correcta. Un pronucli correspon al pronucli femení i l’altre, al masculí. Cada pronucli té emmagatzemat a l’interior el material genètic característic del membre de la parella del qual procedeix, i la combinació de tots dos determinarà les característiques genètiques del nou embrió.
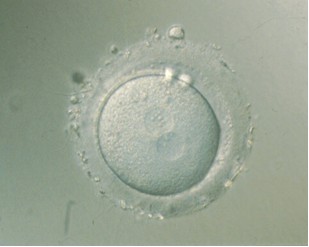
Oòcit fecundat (zigot) en estadi de 2PN+2cp
Alguns dels oòcits inseminats poden presentar signes de fecundació errònia. Quan això passa, els embrions resultants no són viables.
En alguns casos, cap dels oòcits inseminats es fecunda. La no-fecundació es deu a vegades a un factor masculí, un factor oocitari o fins i tot una combinació de tots dos; però hi ha situacions en què es desconeix la causa de la fallada de la fecundació. Quan no s’ha fecundat cap dels oòcits inseminats, s’estudia el cas per determinar quina és l’alternativa que cal seguir.
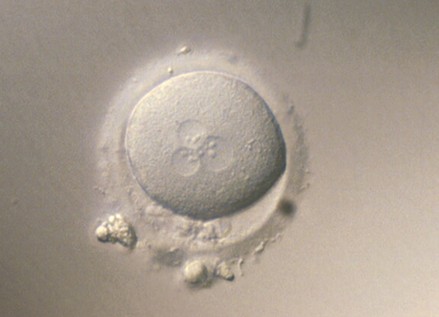
Zigot no viable en estadi de 3PN
Els oòcits correctament fecundats es dipositen en plaques de cultiu amb un medi especial per al desenvolupament embrionari i es mantenen a 37º de temperatura i condicions d’humitat i gasificació apropiades durant un o dos dies abans de procedir a la transferència. Durant aquest període de temps, es valora l’evolució dels embrions i es descarten els que no segueixen un procés de divisió correcte.
No tots els oòcits fecundats es desenvolupen correctament. Una divisió cel•lular molt asimètrica, la presència de fragmentació i/o multinucleació són indicatius de mal pronòstic. Quan per experiències anteriors es considera oportú fer una valoració més detallada del desenvolupament embrionari, el període de cultiu in vitro es pot prolongar fins a l’estadi de blastocist. En aquests casos, la transferència embrionària es fa 5-7 dies després de la punció fol·licular.
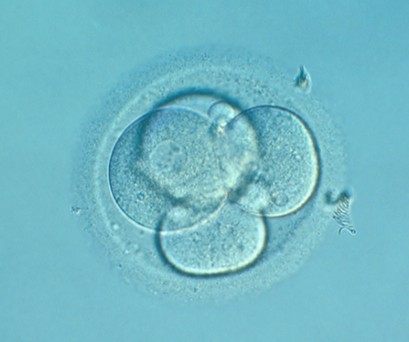
Embrió en estat de 4 cèl·lules (D+2)
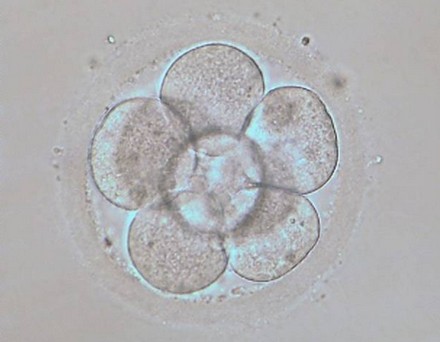
Embrió en estat de 8 cèl·lules (D+3)
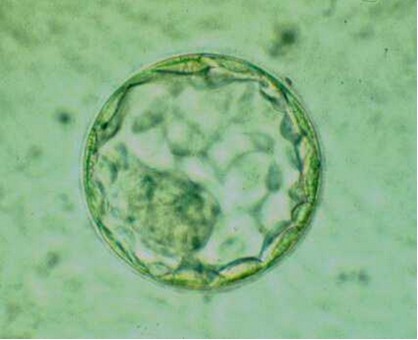
Blastocist (D+5)
Transferència embrionària
El nombre d’embrions per transferir pot variar segons el cas, entre un i tres embrions.
El ginecòleg o ginecòloga us aconsellarà quin és el nombre més adequat en el vostre cas, a fi de donar-vos les màximes possibilitats d’embaràs i minimitzar les possibilitats d’embaràs múltiple.
El dia anterior a la transferència s’indica a la parella quan, com i on tindrà lloc la transferència dels embrions.
En la majoria dels casos aquest mètode és molt simple, s’efectua per via vaginal amb control ecogràfic i no requereix cap tipus d’anestèsia. En casos especials, la transferència embrionària es pot efectuar per via transmiometrial sota seguiment ecogràfic i amb anestèsia.
La transferència embrionària es pot dur a terme 2-3 dies després de la punció fol·licular (D+2 o D+3), en l’estat de 4-8 cèl·lules o als 5-6 dies, en l’estat de blastocist (D+5 o D+6). El nombre d’embrions i el dia de la transferència estan determinats per la qualitat embrionària i l’edat de la dona. Es poden considerar també altres motius com el factor d’esterilitat, antecedents clínics, embarassos anteriors, etc.
Abans de la transferència, l’embriòleg o embriòloga valora els embrions i escull els de millor pronòstic. Els embrions seleccionats es carreguen juntament amb una petita quantitat de medi de cultiu al catèter de transferència.
La pacient es col·loca en posició ginecològica i el ginecòleg o ginecòloga introdueix suaument el catèter a través del coll de l’úter i hi diposita els embrions a l’interior. És un procés que no requereix anestèsia i que s’efectua per via vaginal sota control ecogràfic. Dura pocs minuts, però després la pacient ha de quedar-se 15 minuts en repòs absolut.
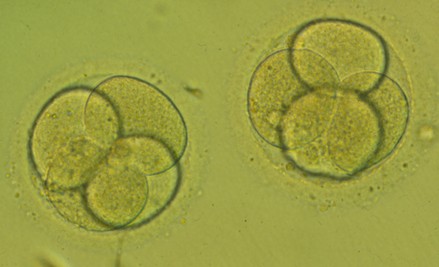
Transferència en D+2 de dos embrions en estat de 4 cèl·lules
Sota cap concepte la transferència embrionària pot ser de més de tres embrions per cicle. Abans de decidir el nombre d’embrions que cal transferir, es discuteix conjuntament entre el metge o metgessa, l’equip de biologia i la parella. En el cas que es disposi d’embrions sobrants, que no es transfereixen en el cicle en fresc, amb el consentiment previ de la parella, es congelaran els que evolucionen de manera favorable.
Alta i règim de vida després de la transferència
El mateix dia de la transferència, després de sortir de la clínica, és convenient estar en repòs durant unes 4 hores. En el nostre cas, encara que residiu fora de Barcelona, podreu tornar a casa un cop transcorregut aquest temps o el dia següent, utilitzant el mètode de transport que preferiu.
Posteriorment a la transferència, haureu de seguir el tractament de tipus hormonal que us hagi indicat el ginecòleg o ginecòloga, a fi d’assegurar una bona preparació de l’endometri que faciliti la implantació.
El règim de vida després de la transferència ha de ser tranquil i cal evitar els esforços físics violents, l’esport, rentar-se en un bidet o similar i les relacions sexuals fins després d’haver fet la primera prova d’embaràs.
Criopreservació d'embrions
La criopreservació d’embrions és una part essencial dels tractaments de reproducció assistida, ja que permet conservar els embrions per utilitzar-los posteriorment. Es poden beneficiar de la congelació tant les parelles que no hagin aconseguit l’embaràs en el primer cicle, com les que ho van aconseguir i desitgen intentar una segona gestació.
En els cicles de FIV, s’efectua després de la transferència embrionària per guardar els embrions sobrants o bé quan no es pot dur a terme la transferència embrionària per motius diversos (contraindicació mèdica, etc.), i es conserva la totalitat dels embrions obtinguts. També es recorre a aquesta tècnica en determinats casos de preservació de la fertilitat.
La criopreservació d’embrions és una tècnica consolidada tant en embrions en estat de zigot (en D+1 de desenvolupament) com en estat de cèl·lules (D+2 o D+3 de desenvolupament) i també hi ha l’opció de criopreservar-los en estat de blastocist (D+5, +6 o +7).
ZIGOTS
La criopreservació de zigots ofereix bons resultats pel que fa a la supervivència (70% - 100%) i s’obtenen unes taxes de gestació de prop del 30%. S’acostuma a emprar en cicles de donació d’oòcits asincrònics en què no se sincronitza el cicle de la donant amb la receptora. En aquests casos les taxes d’embaràs sobrepassen el 40%.
CÈL·LULES (D+2/+3)
En un cicle de FIV, l’estat de cèl·lules és el més utilitzat per a la criopreservació d’embrions. Durant la congelació i descongelació es pot produir la lisi d’alguna o totes les cèl·lules de l’embrió. Es consideren aptes per a la transferència els embrions en què sobreviuen almenys el 50% de les cèl·lules.

Embrió de 4 cèl·lules (D+2) abans i després de la descongelació..
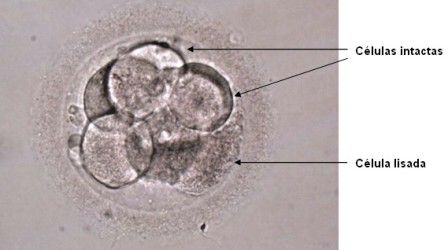
3 cèl·lules intactes i una lisada. Taxa de supervivència 75%.
L’èxit de la tècnica depèn tant de la qualitat embrionària com de la capacitat per superar el procés de criopreservació. La taxa mitjana de supervivència és d’un 80%. Les taxes d’embaràs se situen prop del 30-35%.
BLASTOCISTS
La criopreservació de blastocists només s'efectua quan es prolonga el cultiu in vitro dels embrions durant 5-7 dies. És freqüent que en aquests casos no sobrin gaires embrions per congelar, ja que no tots els embrions arriben a l’estadi de blastocist (taxa de blastocist 45-50%).
La tècnica d’elecció en aquests casos acostuma a ser la vitrificació, amb què s’aconsegueixen taxes de supervivència similars a les obtingudes en embrions primerencs (D+2/+3). Les taxes de supervivència se situen en un 50%-80%, amb unes taxes de gestació que superen el 40% per transferència.
El primer embaràs obtingut mitjançant la transferència d’embrions congelats al nostre país es va fer a l’Institut Universitari Dexeus, l’any 1987.
Després de dues dècades d’experiència en la congelació d’embrions humans, s’ha demostrat que aquesta tècnica no suposa un risc més elevat d’avortament o malformacions.
Legislació
D’acord amb l’article 11 de la Llei 14/2006, de 26 de maig, sobre tècniques de reproducció humana assistida:
3. Els preembrions sobrants de l’aplicació de les tècniques de fecundació in vitro que no es transfereixin a la dona en un cicle reproductiu es poden crioconservar als bancs autoritzats. La crioconservació dels oòcits, del teixit ovàric i dels preembrions sobrants es pot prolongar fins al moment que considerin els responsables mèdics, amb el dictamen favorable d’especialistes independents i aliens al centre corresponent, que la receptora no reuneix els requisits clínicament adequats per a la pràctica de la tècnica de reproducció assistida.
4. Les possibles destinacions diferents que es poden donar als preembrions crioconservats, així com, en els casos en què escaigui, al semen, oòcits i teixit ovàric crioconservats, són:
- La utilització de la pròpia dona o el seu cònjuge.
- La donació amb finalitats reproductives.
- La donació amb finalitats d’investigació.
- El cessament de la conservació sense cap altre ús. En el cas dels preembrions i els oòcits crioconservats, aquesta última opció només és aplicable un cop acabat el termini màxim de conservació establert en aquesta llei sense que s’hagi optat per cap de les destinacions esmentades als apartats anteriors.
5. La utilització dels preembrions o del semen, els oòcits o el teixit ovàric crioconservats per a qualsevol de les finalitats esmentades requereix el consentiment informat corresponent degudament acreditat. En el cas dels preembrions, el consentiment l’ha de donar la dona o, en el cas de la dona casada amb un home, també l’ha de donar el marit, abans que es generin els preembrions.
6. El consentiment per donar als preembrions o gàmetes crioconservats qualsevol de les destinacions esmentades es pot modificar en qualsevol moment anterior a l’aplicació.
En el cas dels preembrions, cada dos anys, com a mínim, es demanarà a la dona o a la parella progenitora la renovació o modificació del consentiment firmat prèviament. Si durant dues renovacions consecutives fos impossible obtenir de la dona o de la parella progenitora la signatura del consentiment corresponent, i es poguessin demostrar de manera fefaent les actuacions dutes a terme a fi d’obtenir aquesta renovació sense obtenir la resposta requerida, els preembrions quedaran a disposició dels centres en què estiguin crioconservats, que podran destinar-los segons el seu criteri a qualsevol de les finalitats esmentades, mantenint les exigències de confidencialitat i anonimat establertes i la gratuïtat i absència d’ànim de lucre.
Abans de la prestació del consentiment, s’ha d’informar la parella progenitora o la dona, si s’escau, del que preveuen els paràgrafs anteriors d’aquest apartat.
Embaràs
La taxa mitjana d’embaràs després d’una fecundació in vitro és del 45% per transferència i oscil·la entre un 10 i un 50%, segons les característiques de la parella (la causa d’esterilitat, l’edat de la dona, que és un dels factors més importants, embarassos o avortaments anteriors, etc.)
Dia 14
Als catorze dies de la punció fol·licular, és el moment d’efectuar el primer control per saber si s’ha produït l’embaràs.
Si no s’ha presentat la menstruació, s’efectua aquell mateix dia una anàlisi de ßHCG a la sang. Si no teniu la possibilitat de sotmetre-us a aquesta anàlisi, us podeu fer la prova d’embaràs dos dies més tard. En el cas que s’hagi produït la menstruació abans del dia 14, ens ho heu d’indicar per telèfon.
En el nostre cas, si residiu fora de Barcelona i no podeu venir al centre, se us explicaran per telèfon els passos que s’han de seguir per comprovar si s’ha produït l’embaràs.
És important tenir en compte que alguns tractaments poden impedir l’aparició de la menstruació.
Recordeu que heu d’estar en contacte permanent amb l’equip de FIV, tant en cas d'èxit com si no s'ha aconseguit l'embaràs, a fi d'establir plans futurs.
Abans de repetir un cicle de FIV han de transcórrer uns mesos, i en aquest temps és convenient seguir controlant les dates de la vostra menstruació.
Embaràs
El resultat del “dia 14” indica si s’ha produït la implantació d’algun dels embrions transferits però, en cas que així sigui, com que es tracta d'un embaràs molt incipient, encara és prematur afirmar l'existència d'un embaràs evolutiu.
En algunes ocasions, durant les dues primeres setmanes, el seguiment de l’embaràs s’efectua mitjançant anàlisis de sang successives de l’hormona ßHCG .
Si l’evolució és favorable, es practica una ecografia que confirmi l’embaràs i permeti saber si es tracta d’una gestació única o múltiple. A la primera ecografia no sempre es pot observar el batec cardíac fetal, per aquesta raó, moltes vegades s’ha de repetir al cap d’uns dies.
Les gestacions múltiples són més freqüents a la FIV (20%) que a la concepció natural (1-2%). Això es deu al fet que, en alguns casos, la transferència embrionària és de més d’un embrió. En realitat, la probabilitat d’obtenir trigèmins és molt baixa. A vegades, la primera ecografia pot indicar la presència de més d’un sac gestacional, que posteriorment no evoluciona. Se’n determina la viabilitat mitjançant ecografies successives que el metge indicarà quan s’han d’efectuar.
Durant l’embaràs no cal seguir cap tractament especial encara que es tracti d’una gestació que s’ha produït per FIV, només s’atendran les indicacions del metge o metgessa que controli l’embaràs.
A la FIV, com passa també amb la concepció natural, es poden produir avortaments, embarassos ectòpics i malformacions, que cal diagnosticar i tractar en el moment oportú.
- La taxa d’avortament a la FIV és de prop del 15%. Són més freqüents els avortaments incipients que els de gestació més avançada.
- El risc d’un embaràs ectòpic (gestació extrauterina) a la FIV és de l’1%. L’ecografia és l’única prova que pot confirmar un embaràs ectòpic i, en cas de produir-se, s’ha d’acudir immediatament al ginecòleg o ginecòloga.
- La possibilitat de malformacions en un embaràs de FIV és la mateixa que en la concepció natural. Normalment, quan un embrió és portador d’alguna anomalia cromosòmica, el seu desenvolupament s’atura amb rapidesa, fins i tot abans que es produeixi la implantació; alguns poden arribar a implantar-se però no segueixen evolucionant més enllà del tercer mes, i menys de l’1% arriben fins al final i donen lloc al naixement d’un nadó amb alguna anomalia, de la mateixa manera que succeeix en la reproducció espontània.
Si es desitja dur a terme un diagnòstic prenatal (biòpsia de cori, amniocentesi) per descartar qualsevol preocupació en aquest sentit o si els pares pertanyen a un grup de risc (antecedents familiars o edat avançada), ho haureu de comunicar al vostre metge o metgessa. Aquestes proves s’efectuen entre les setmanes 9 i 16 de la gestació.
Part
Per calcular la data prevista de part es considera que un embaràs té una durada normal de 40 setmanes, contant a partir de l’última regla.
Per a les pacients de FIV, es pren com a data teòrica l’última regla 14 dies abans de la punció fol·licular.
El tipus de part (vaginal o cesària) el decideix el metge o metgessa, d’acord amb les característiques de cada cas.


